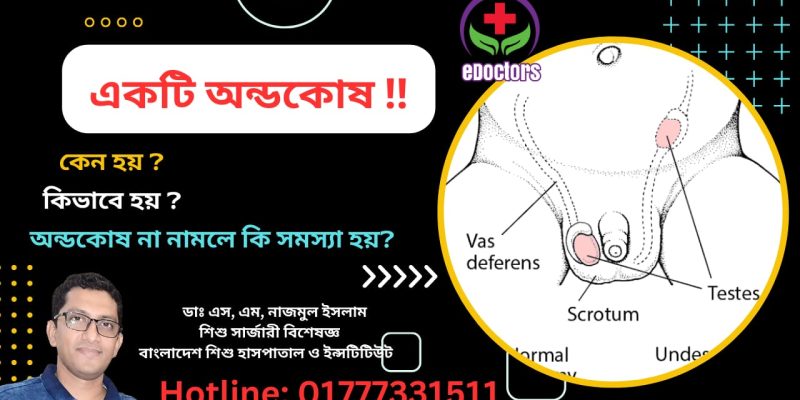
অন্ডকোষে পানি জমাকে হাইড্রোসিল (Hydrocele) বলা হয়। এটি সাধারণত একটি ব্যথাহীন অবস্থা, যেখানে অন্ডকোষের চারপাশে স্বচ্ছ তরল জমে এবং ফুলে যায়। এটি শিশু এবং প্রাপ্তবয়স্ক পুরুষদের মধ্যে হতে পারে।
হাইড্রোসিলের প্রধান কারণগুলো :
হাইড্রোসিল (Hydrocele) হওয়ার প্রধান কারণগুলো বয়সভেদে ভিন্ন হয়। এটি সাধারণত অন্ডকোষের চারপাশে সেরাস ফ্লুইড জমার কারণে হয়, যা ব্যথাহীন ফোলাভাব সৃষ্টি করে।
১. শিশুদের হাইড্রোসিলের কারণ:
- প্রোসেসাস ভ্যাজাইনালিস-এর বন্ধ না হওয়া:
- গর্ভাবস্থায় অন্ডকোষ পেটের ভিতরে থাকে এবং পরে স্ক্রোটামে নেমে আসে। এই প্রক্রিয়ায় একটি টিউনেল (প্রোসেসাস ভ্যাজাইনালিস) থাকে, যা স্বাভাবিকভাবে জন্মের পর বন্ধ হয়ে যায়।
- যদি এটি সম্পূর্ণ বন্ধ না হয়, তবে পেটের তরল স্ক্রোটামে চলে এসে হাইড্রোসিল তৈরি করে।
- ৯০% ক্ষেত্রে এটি ১-২ বছরের মধ্যে নিজে থেকেই সেরে যায়।
২. প্রাপ্তবয়স্কদের হাইড্রোসিলের কারণ:
- আঘাত বা ইনফেকশন:
- অন্ডকোষে আঘাত, সংক্রমণ (এপিডিডাইমাইটিস, অর্কাইটিস) বা অস্ত্রোপচারের পর তরল উৎপাদন বেড়ে গেলে।
- অন্ডকোষ বা স্ক্রোটামের রোগ:
- টেস্টিকুলার টিউমার, ভ্যারিকোসিল বা হার্নিয়ার সাথে সম্পর্কিত হতে পারে।
- ফাইলেরিয়াসিস বা অন্যান্য পরজীবী সংক্রমণে লিম্ফ্যাটিক ড্রেনেজ বাধাগ্রস্ত হলে।
- অজানা কারণ (Idiopathic):
- অনেক ক্ষেত্রে সঠিক কারণ জানা যায় না, বিশেষত বয়স্ক পুরুষদের মধ্যে।
ঝুঁকির факরগুলো:
- বাচ্চাদের মধ্যে: প্রিম্যাচিউর বেবি বা কম ওজনের শিশুদের বেশি দেখা যায়।
- প্রাপ্তবয়স্কদের মধ্যে:
- স্ক্রোটাল ইনজুরি বা সার্জারি।
- যৌনবাহিত সংক্রমণ (STI) বা ইউরিনারি ট্র্যাক্ট ইনফেকশন।
- ট্রপিক্যাল দেশে ফাইলেরিয়াসিসের সংস্পর্শ।
কখন ডাক্তার দেখাবেন?
- ফোলা ক্রমাগত বাড়তে থাকলে বা ব্যথা হলে।
- স্ক্রোটাম লাল, গরম বা জ্বর আসলে (সংক্রমণের লক্ষণ)।
- অন্ডকোষ শক্ত বা ভারী মনে হলে (টিউমার রুল আউট করার জন্য)।
হাইড্রোসিল সাধারণত *বিপজ্জনক নয়, তবে দীর্ঘস্থায়ী বা অস্বস্তিকর হলে *সার্জারি (Hydrocelectomy) প্রয়োজন হতে পারে। সঠিক ডায়াগনোসিসের জন্য শিশু ইউরোলজিস্ট-এর শরণাপন্ন হোন।
ডাঃ এস, এম, নাজমুল ইসলাম
এমবিবিএস, এমএস( শিশু সার্জারী)
মেম্বার হাইপোসপেডিয়াস ইন্টারন্যাশনাল সোসাইটি
পেডিয়েট্রিক ইউরোলজি ট্রেনিং(ইন্ডিয়া)
ইউরোলজি ট্রেনিং (BSMMU)
শিশু সার্জারী ও শিশু ইউরোলোজি বিশেষজ্ঞ
সহকারী অধ্যাপক
বাংলাদেশ শিশু হাসপাতাল ও ইন্সটিটিউট।
Hotline: 01777331511