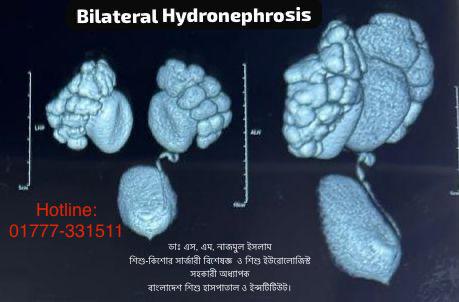
Buried Penis কী?
পেনিস হলে এমন একটা অবস্থা যেখানে দেখা যাবে যে পুরুষের লিঙ্গটা সাইজ এবং শেপ নরমাল থাকবে কিন্তু সেটা চামড়ার ভিতরে ঢোকানো থাকবে বা লুকানো থাকবে যেটা বাইরে থেকে দেখতে ছোটো মনে হবে.
কারা বেশি আক্রান্ত হতে পারে :
- যাদের ওজন বেশি
- জন্মগতভাবে কোনো সমস্যা থাকলে
- কিছু কিছু ক্ষেত্রে সার্জারি পরে যেমন মুসলমানি পরে হতে পারে
কেন এটা গুরুত্ব দেওয়া দরকার ?
- এটা পরিষ্কার রাখতে সহায়তা করবে
- ইনফেকশনের ঝুঁকি বেশি থাকে
- এটা দেখতে খুব খারাপ লাগবে এবং মানুষের আত্মবিশ্বাস কমে যাবে
চিকিৎসা:
একটা অপারেশন অপারেশন করে এটা আমরা ঠিক করে দিই
মনে রাখবেন যেটা লজ্জার কোনো বিষয় নয় এবং এটা চিকিৎসাযোগ্য এবং আপনি যদি আপনি চিকিৎসা করেন আপনি পুরোপুরি স্বাভাবিক স্বাভাবিক ব্যক্তির মতো থাকতে পারবেন
ডাঃ এস, এম, নাজমুল ইসলাম
এমবিবিএস, এমএস( শিশু সার্জারী)
মেম্বার হাইপোসপেডিয়াস ইন্টারন্যাশনাল সোসাইটি
পেডিয়েট্রিক ইউরোলজি ট্রেনিং(ইন্ডিয়া)
ইউরোলজি ট্রেনিং (BSMMU)
শিশু সার্জারী ও শিশু ইউরোলোজি বিশেষজ্ঞ
সহকারী অধ্যাপক
বাংলাদেশ শিশু হাসপাতাল ও ইন্সটিটিউট।
Hotline: 01777-331511
চেম্বারঃ ১
অ্যালায়েন্স হসপিটাল লিমিটেড
২৪/৩ খিলজী রোড (রিং রোড)
শ্যামলী, ঢাকা-১২০৭
রুগি দেখার সময়ঃ বিকাল ৫:০০ – সন্ধ্যা ৭: ০০টা।
(শুক্রবার ছাড়া প্রতিদিন)
চেম্বারঃ ২
ট্রমা সেন্টার
২২/৮/এ মিরপুর রোড, শ্যামলী , ঢাকা।
রুগি দেখার সময়ঃ সন্ধ্যা ৭:৩০ টা – রাত ৯:৩০